סכנת עין סוכרתית

סיבוך שכיח בסוכרת היא עין סוכרתית, מחלת רשתית הנוצרת בשל חוסר האזור המטבולי. אם לא מטפלים, ניתן להגיע לפגיעה בראייה עד כדי עיוורון. עין סוכרתית מהווה את הסיבה השכיחה לעיוורון בקרב אנשים בני 20 עד 64
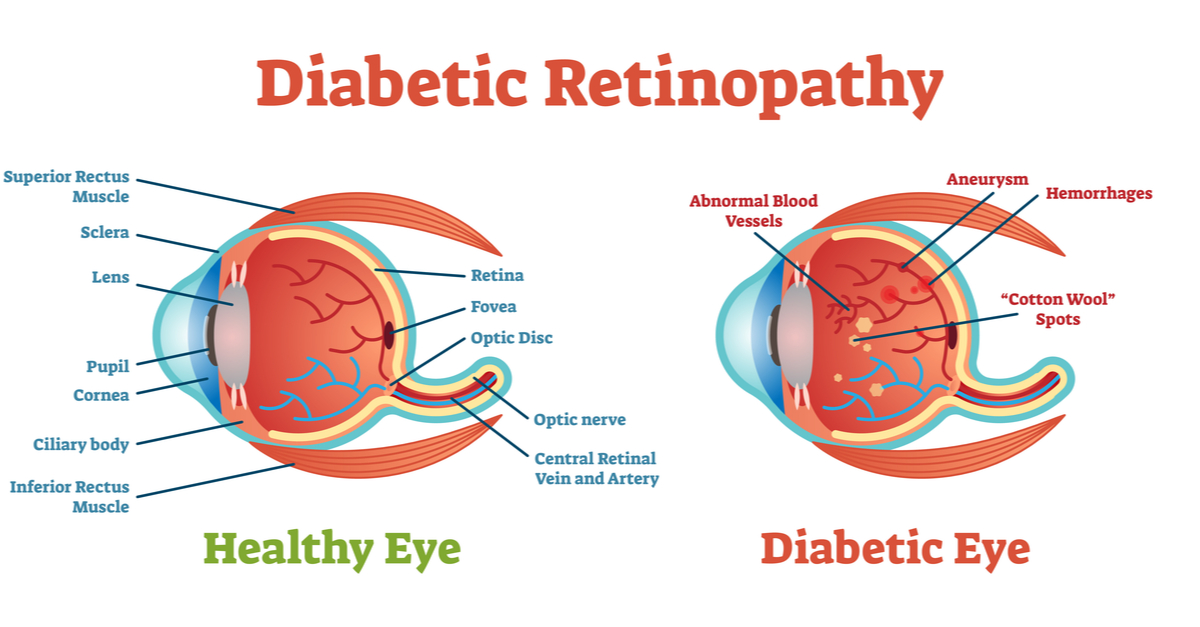
אחד מהסיבוכים הנפוצים בסוכרת, היא עין סוכרתית או בשמה המקצועי, רטינופתיה שפרושה מחלת רשתית. חוסר האיזון המטבולי בחולי סוכרת, כולל רמות הסוכר הגבוהות בדם, גורם לנזקים באיברים רבים, ביניהם: הכליות, העיניים ומערכת העצבים. בחלק ניכר מהחולים הסוכרתיים, בעיקר בחולים בהם המחלה ממושכת ואיננה מאוזנת כראוי ובשילוב עם יתר לחץ דם לא מאוזן ושומני דם גבוהים, עלולה להתפתח פגיעה ברשתית העין.
הרשתית הינה הרקמה העצבית אשר מהווה את השכבה הפנימית של גלגל העין. רקמה זו אחראית על קליטת האור והפיכתו לגירוי עצבי המועבר למח. במרכז הרשתית נמצא אזור בקוטר שליש המילימטר לערך המכונה מקולה. אזור זה ברשתית מאפשר חדות ראיה טובה לקריאה, נהיגה וכו', ולכן פגיעה באזור זה עלולה לגרום לקשיים ניכרים בתפקוד.
משך מחלת הסוכרת הינו גורם הסיכון המשמעותי ביותר לרטינופטיה סוכרתית. נדיר מאוד למצוא רטינופטיה אצל ילדים, אך הסיכון לפתח רטינופטיה סוכרתית עולה לאחר גיל הבגרות המינית. עין סוכרתית שכיחה יותר בסוכרת נעורים. כעבור כעשרים שנה של סוכרת בכתשעים ותשעה אחוזים מהחולים עם סוכרת נעורים, ובכשישים אחוזים מסוכרת מבוגרים, תהיה עין סוכרתית מדרגה כלשהי.
עין סוכרתית מהווה את הסיבה השכיחה לעיוורון בעולם המערבי בקרב אנשים בגילאי עשרים עד שישים וארבע שנה ושכיחותה עולה במקביל למגמת עליית שכיחות הסוכרת בעולם.
שלבי המחלה
עין סוכרתית מתחלקת לשני שלבים עיקריים: רטינופטיה סוכרתית שאינה שגשוגית, בה ישנה פגיעה בכלי הדם הקטנים המזינים את הרשתית, ורטינופטיה שגשוגית, שלב מתקדם וחמור יותר בו מתפתחים כלי דם חדשים לא תקינים בתוך העין. בשני השלבים עלולה להתפתח הצטברות נוזלים בתוך המקולה הנקראת בצקת מקולרית. בצקת זו מהווה את הגורם השכיח ביותר לירידה בראיה בחולי סוכרת.
הבצקת מתפתחת היות ודפנות כלי הדם הקטנים, המזינים את הרשתית, נפגעים בשל הסוכרת. כלי הדם הפגועים דולפים ונוזל הדם מסתנן אל מחוץ לכלי הדם ומצטבר ברשתית. אזור מרכז המקולה מתעבה ומתעוות בשל הנוזל הרב. המקולה הפגועה לא מצליחה למלא את תפקידה נאמנה וחדות הראיה יורדת. עם הזמן, במקביל להתפתחות הבצקת, נוצרת גם הפרעה באספקת הדם למקולה הגוררת פגיעה נוספת בחדות הראיה.
האבחון מתבצע על ידי צילום מיוחד של הרשתית. הצילום מאפשר לראות את שכבות הרשתית השונות ולמדוד את כמות הנוזל המצטבר בה בדיוק של מיקרונים. זוהי הבדיקה המדויקת ביותר לכימות חומרת הבצקת המקולרית ולמעקב אחרי מהלכה והתגובה לטיפול. תהליך הצילום הינו קצר ופשוט ואינו כרוך בכאב או תופעות לוואי.
הטיפול בעין סוכרתית
טיפול בבצקת מקולרית נעשה עד לפני מספר שנים על ידי שימוש בלייזר לצריבת הרשתית באזורים בהם ישנם כלי דם דולפים, על ידי הזרקת סטרואידים, או, במקרים מיוחדים, באופן ניתוחי על ידי כריתת הגוף הזגוגי הממלא את חלל העין. בשנים האחרונות הצטברו עדויות המצביעות על יעילות ניכרת של זריקות תוך עיניות של תרופות ביולוגיות.
בחולים בהם ישנה רטינופטיה סוכרתית בשלב שגשוגי יש לבצע טיפול לייזר נרחב במרפאה. במקרים מסוימים, בעיקר כאשר יש דמם לזגוגית העין או הפרדות של הרשתית כתוצאה ממשיכת כלי הדם, יש צורך בניתוח רשתית. בניתוחים אלו נכרתת זגוגית העין, מוסרים כלי הדם הפתולוגיים וקרומים פתולוגיים שצמחו על פני הרשתית, מבוצע טיפול לייזר במהלך הניתוח על פי הצורך, והעין ממולאת בנוזל, אוויר, גז או שמן סיליקון שקוף על פי מצב הרשתית. בנוסף ניתנות תרופות לטיפול. התרופות ניתנות בזריקה לחלל העין, פעולה הנמשכת מספר שניות, נעשית תחת הרדמה מקומית, ולרוב אינה כרוכה בכאב משמעותי.
טיפול בזריקות אלו יעיל משמעותית יותר מטיפול בלייזר לבצקת מקולרית וגורר שיפור משמעותי בראיה בערך במחצית מהמטופלים. לרוב, ניתנות כשלוש עד ארבע זריקות ראשוניות במרווח של ארבעה עד שישה שבועות בין זריקה לזריקה. לאחר טיפול זה ניתן להעריך את יעילות הטיפול בחולה ולהחליט על הצורך בהמשכו או בשימוש בטיפול או זריקה חליפיים. מספר הזריקות הנדרש בהמשך ותדירותן הינם אינדיבידואלים ולא ניתנים לחיזוי מראש. ההחלטה מתקבלת על סמך גורמים רבים, ביניהם תגובת המטופל לזריקות קודמות, השינוי בחדות הראיה, בדיקת הרשתית ועוד.
מקור מידע – "אתר בית החולים הדסה עין כרם", רטינופתיה סוכרתית.

